Para ouvir https://open.spotify.com/show/1pNbZ7SHql4d9jjNhOoP0b
Você está de plantão em uma sala vermelha de um hospital secundário, como único médico e chega um paciente masculino de meia idade em Parada Cardiorrespiratória (PCR)!
Este é um momento crucial, em que você precisa estar muito focado para não se distrair com ações menos importantes na fase inicial da reanimação cardiopulmonar (RCP).
A desfibrilação, quando indicada, é o procedimento com maior impacto na sobrevida com bom desfecho neurológico desse paciente, portanto, decidir por intubar esse paciente NÃO pode atrapalhar a identificação do ritmo da PCR!
Em um estudo observacional de PCR intra-hospitalar, um dado importante chama atenção: entre pacientes com ritmo chocável, aqueles que foram intubados nos primeiros 15 minutos da RCP, tiveram uma taxa de sobrevida 32% MENOR do que aqueles que NÃO foram intubados!(1)
Quanto antes o choque, maior a chance do paciente sair do hospital com bom estado neurológico!
Você só vai conseguir desfibrilar de forma ágil, se identificar o ritmo rapidamente. Portanto, é preciso garantir a monitorização do paciente o mais rápido possível. Carregar o desfibrilador. E só então pausar a massagem cardíaca para checar o ritmo e aplicar o choque, quando indicado.
Então a realização de uma boa Reanimação Cardiopulmonar exige uma equipe altamente especializada, assim como em um pit stop de Fórmula 1, cada membro da equipe deve ter sua função bem definida, focar apenas nela, ter consciência situacional para não atrapalhar as outras funções e estar sempre em consonância com o líder, que deve reger esse momento como uma orquestra: com cuidado para a música não sair do tom: ou seja, coordenando esforços na sequencia que mais pode garantir retorno da circulação espontânea e sobrevida com bom desfecho neurológico!
Você solicita que a equipe inicie a massagem cardíaca, cada membro da equipe assume a sua posição, você foca na pessoa responsável pela monitorização, enquanto carrega o desfibrilador. Assim que o paciente é monitorizado e o desfibrilador está carregado, você solicita que pare a massagem cardíaca, checa o monitor: ritmo organizado sem pulso: AESP! – Não é indicado o choque.
A massagem a cardíaca é reiniciada: agora se inicia a contagem do ciclo de 2 minutos!
Em seguida, você solicita que seja feita a primeira ampola de adrenalina 1mg, assim que o acesso venoso estiver disponível.
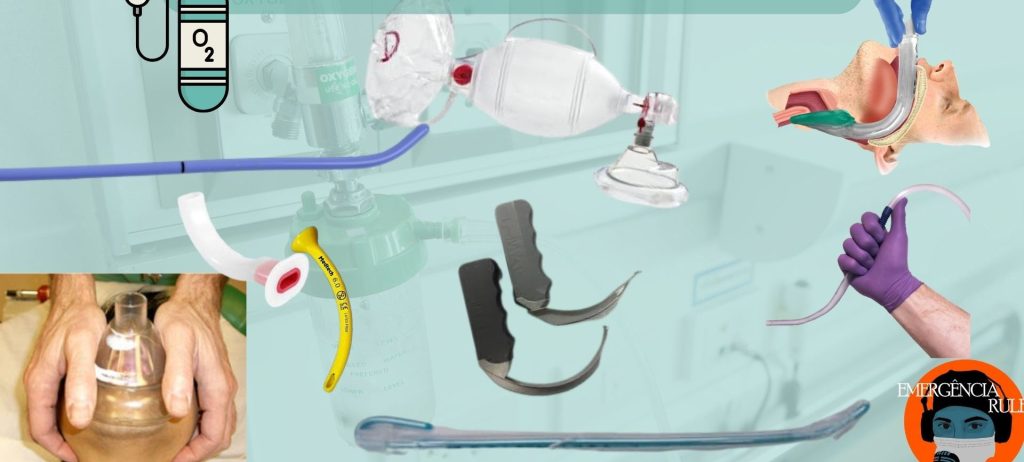
Ao mesmo tempo que tudo isso se iniciou: a pessoa responsável pela via aérea vai organizar o material para garantir ventilação e ofertar oxigênio!
O Manejo da Via Aérea na PCR de forma eficaz e eficiente é uma habilidade complexa, que exige um empenho intencional e focado. (2–4) Defina isso com a sua equipe antes de cada plantão. Você pode estruturar com a sua equipe, a depender da quantidade de pessoas disponíveis e da expertise de cada um: líder, massagem cardíaca, realizar o acesso venoso e preparar as medicações, monitorizar o paciente e usar o desfibrilador, via aérea, ultrassom, etc.
Via Aérea inicial: BVM – Bolsa Valva Máscara + Guedel +/- Nasofaringea
Se possível o ideal é ter duas pessoas para essa função, já que para garantir uma ventilação adequada com BVM é importante duas mãos vedando a máscara no rosto do paciente e outra pessoa apertando a bolsa de ar.
Pode ser: enfermeiro, técnico enfermagem, fisioterapeuta, médico (desde de que o médico não esteja conduzindo a RCP e preocupado em checar o ritmo!)
“Esqueça” o restante da RCP se puder confiar em um líder para guiar as ações na sequência mais importante e outros colegas nas outras funções fundamentais!
Lembre de pegar uma BVM completa (com reservatório de O2) e o conectar a fonte de Oxigênio – deve estar facilmente disponível no leito de parada ou na sala vermelha.
Associar Guedel para garantir abertura da via aérea!
Enquanto você abre a boca do paciente para colocar a Guedel observe: tem secreção? Qual tipo? Restos alimentares? Pode ter Corpo Estranho? Tem sangue? Pode ter sido um trauma? Devo restringir a mobilidade cervical?
Se viável/disponível e necessário realize aspiração da cavidade oral.
Passe a Guedel e acople a máscara facial da BVM no rosto do paciente, usando a técnica VE(foto) que se mostrou mais eficiente para garantir ventilação.

De preferência enquanto uma pessoa acopla a máscara outra pessoa ventila a bolsa.
Garanta abertura da via aérea com Guedel + elevação da mandíbula + vedação adequada da máscara.
Observem: facilidade para ventilar a BVM (ao comprimir a bolsa existe resistência? A BVM está adequada? A válvula de pressão está adequada? Pode haver corpo estranho na via aérea do paciente? Tem vazamento ao redor da máscara?) Observe a caixa torácica: está se elevando? Devo associar uma canula nasofaringea.
Você pode orientar a ventilação 30/2 ou assíncrona(1 a cada 6 segundos), a relação 30/2 é superior a outras relações, porém num grande trial a sobrevida com bom desfecho neurológico comparando a ventilação 30/2 com a ventilação assíncrona foi igual, o importante é tentar garantir boa ventilação, se possível avaliando através de capnografia(EtCO2).(5)
Você pode acoplar o dispositivo capnógrafo entre a máscara e a bolsa da BVM: observa a curva de EtCO2 (Curva presente = ventilação efetiva, ausência de curva considerar obstrução da via aérea – corpo estranho ou guedel mal posicionada/tamanho inadequado + acoplamento ineficiente?): A curva está presente.

Então você aguarda a determinação do ritmo e o líder definir a prioridade da RCP:
– Ritmo organizado, sem pulso: AESP! Pode fazer 1 ampola de adrenalina a cada 3 minutos, começando agora. Como está a via aérea?
Via Aérea Avançada: Intubar ou não intubar? Eis a questão…
Quais benefícios da IOT?
Entrega eficiente de oxigênio para garantir boa troca gasosa. Proteção da via aérea em um paciente sem reflexos neurológicos. Avaliação adequada do EtCO2 para avaliar qualidade da RCP e prognóstico, usada também na decisão de encerrar a RCP.(2)
Quais riscos da IOT?
Atrapalhar a Massagem Cardíaca, principalmente se for necessário pausar mais do que 10segundos, caso sejam necessárias várias tentativas de intubação sem sucesso, lesão da via aérea.
É natural considerar a necessidade de uma intubação orotraqueal para melhor garantir oxigenação e proteção da via aérea de um paciente em um estado tão crítico. Não há dúvidas que é a forma mais eficiente de garantir isso, porém intubar um paciente durante uma PCR é um procedimento complexo, que deve ser de forma rápida, de preferência sem interromper a Massagem Cardíaca. Nessa decisão deve pesar: qual melhor momento? (sem atrapalhar o choque), quadro clínico do paciente (quanto tempo em PCR? Causa respiratória?, etc), expertise do intubador, material disponível.
Por se tratar de um ritmo não chocável, você decide que realizará a intubação orotraqueal o mais rápido possível e prepara o material para intubação.
Enquanto o material é separado, a massagem cardíaca está acontecendo, você pode buscar por mais informações junto aos familiares, em prontuário, com colegas e outras pessoas da equipe sobre o quadro clínico do paciente para definir diagnóstico diferencial da causa da PCR. Pode também solicitar coleta de gasometria (venosa ou arterial). NÃO vamos usar a gasometria arterial para avaliar a qualidade da ventilação/oxigenação durante a parada cardíaca, pois nesse momento esse não é um parâmetro confiável e muito menos prático, mas se feito de forma ágil, a gasometria pode ser usada para avaliar parte metabólica, dos eletrólitos, do hb/ht, etc.
Também é possível a realização do POCUS para diagnóstico diferencial com possibilidade de alterar tratamento e desfecho, portanto, caso a ventilação por BVM esteja adequada, você pode considerar realizar o US antes de prosseguir com a via aérea avançada.
Para te convencer definitivamente do papel secundário da intubação durante o manejo da via aérea na PCR, apesar de poucos estudos sobre via aérea na PCR intra-hospitalar, em um estudo observacional realizado por Andersen et al. foi demonstrado uma diminuição da sobrevida(16.3% vs. 19.4%), diminuição de Retorno da Circulação Espontânea (RCE)(57.8% vs. 59.3%), e diminuição da funcionalidade(CPC <2) (10.6% vs. 13.6%) no grupo de pacientes que foram intubados durante os primeiros 15 minutos da PCR.(1)
Estamos aguardando ansiosamente pelo AIRWAY3 que está em andamento e deve nos entregar mais dados para melhor informar nossas condutas!(6)
Máscara Laríngea ou Intubação Orotraquel (IOT)?
Num ambiente hospitalar, com equipe especializada, a decisão por uma via aérea avançada pode ser mais precoce. Já no ambiente extra-hospitalar, com restrição do tamanho da equipe, a escolha pela Máscara Laríngea (o dispositivo supra-glótico mais utilizado), pode ser a escolha logística mais adequada inicialmente. A decisão pela intubação deve ser bem ponderada e o máximo possível organizada, desde que você consiga garantir qualidade de ventilação com a BVM.
Múltiplos estudos não mostraram diferença nos desfechos ao se comparar ventilação com dispositivo extra-glótico e intubação orotraqueal. Em uma revisão sistemática recente, avaliando o manejo da via aérea na PCR extra-hospitalar não se encontrou diferença em desfechos como RCE ou sobrevida comparando todas as intervenções: BVM x ML x IOT. Ou seja, de forma geral, nos primeiros momentos da RCP, aparentemente não faz diferença qual a sua abordagem na via aérea.(7)
Alguns benefícios da Máscara Laríngea: ela pode ser passada as cegas, portanto de forma rápida e com poucas tentativas já conseguimos garantir ventilação adequada. O profissional não médico pode ser treinado para conseguir uma via aérea avançada, liberando o médico para outros procedimentos. Uma só pessoa já consegue garantir boa ventilação.
Porém a Máscara Laríngea não protege 100% a via aérea. Não tolera valores altos de pressão, o que pode ser prejudicial em um paciente que necessite de pressões altas para ventilar. É mais fácil de deslocar e depende do tamanho ideal de acordo com o peso do paciente para uma boa vedação.
A IOT garante proteção da via aérea. E entrega oxigenação de forma eficiente. Conseguimos uma avaliação segura da EtCO2 para avaliar qualidade da RCP e prognosticar a evolução do paciente.
É uma habilidade mais difícil de se desenvolver. Profissionais com pouca experiência, que fazem pouca intubação, tem menos eficiência para conseguir intubar na primeira tentativa. E é recomendado realizar no máximo uma pausa de 5 a 10 segundos na massagem cardíaca para a tentativa de intubação. E essas dificuldades devem ser bem avaliadas antes da chegada do paciente.
Já em locais onde o médico tem experiência, geralmente emergências com grande volume de intubações, ele pode considerar realizar a intubação logo após definição das medidas prioritárias iniciais. Depois de garantir ventilação e oxigenação com BVM…
Como?
Laringoscopia Direta (LD) ou Videolaringoscopia(VL)?
O seu melhor dispositivo é aquele que você tem habilidade de usar. Lembrando que é importante manter essa habilidade em prática e que sempre é possível aprender e aprimorar novas habilidades com dispositivos melhores e mais modernos.
Um intubador experiente com LD, vai conseguir uma taxa alta, talvez equiparável com uso do VL, de intubação em primeira tentativa. Porém um intubador inexperiente, aprendendo, consegue atingir mais rapidamente uma taxa adequada de intubação em primeira tentativa com o uso VL do que com laringoscópio convencional.
Em um estudo retrospectivo recente, em ambiente extra-hospitalar com paramédicos, foi observado uma taxa maior de intubação em primeira tentativa(75.7 versus 69.5%; difference of 6.3%; 95% CI 4.9–7.6%, P<0.001) comparando o uso do VL a LD na PCR.(1)
Portanto, se você tem disponível um videolaringo, use-o com frequência. Na maior parte das vezes você vai ter a impressão que não era necessário, porém quando for uma via aérea difícil, sua habilidade com o dispositivo vai estar adequada.
Caso você só tenha laringoscópio direito, pratique com frequência.
O Bougie é um dispositivo usada para facilitar intubação em via aérea difícil, quando vemos apenas parte da glote. Considerando que a VA na PCR é uma via aérea difícil e associado a pressão do tempo, é importante garantir habilidade com dispositivos que te auxiliem. Estudos mostram a possibilidade de uma taxa de intubação em primeira tentativa de 98% usando o bougie em via aérea difícil quando a equipe é habituada com seu uso.(8) Portanto, da mesma forma, se disponível, use-o com frequência, na maior parte das vezes vai parecer desnecessário, mas quando você estiver com uma via aérea verdadeiramente difícil sua habilidade estará adequada para te ajudar.
Paciente se mantem em PCR ritmo não chocável, com material preparado, você assume a via aérea do paciente, lembrando de considerar a Máscara laríngea como dispositivo de resgate em caso de falha de intubação e até mesmo material para crico-cirúrgica em caso de obstrução, impossibilidade de intubação e falha de ventilação com os outros dispositivos. Com auxílio do videolaringo e bougie você intuba o paciente na primeira tentativa sem necessidade de pausa.
No final do ciclo de 2 minutos, a equipe para a massagem cardíaca, vocês checam o ritmo organizado, e o paciente tem pulso!
Referências:
1. Balakrishnan R, Andrea L, Moskowitz A. Closing the evidence gap for in-hospital cardiac arrest: a focus on advanced airway management. J Thorac Dis [Internet]. 2023 Jul;15(7):4033–9. Available from: https://jtd.amegroups.com/article/view/76171/html
2. Palisch AC. Airway Management of the Cardiac Arrest Victim. Emergency Medicine Clinics of North America. W.B. Saunders; 2023.
3. Penketh J, Nolan JP. Airway management during cardiac arrest. Vol. 29, Current Opinion in Critical Care. Lippincott Williams and Wilkins; 2023. p. 175–80.
4. Smith CM, Yeung J. Airway management in cardiac arrest—Not a question of choice but of quality? Vol. 133, Resuscitation. Elsevier Ireland Ltd; 2018. p. A5–6.
5. Panchal AR, Bartos JA, Cabañas JG, Donnino MW, Drennan IR, Hirsch KG, et al. Part 3: Adult Basic and Advanced Life Support: 2020 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2020 Oct 20;142(16 2):S366–468.
6. Watkins S, Chowdhury FJ, Norman C, Brett SJ, Couper K, Goodwin L, et al. Randomised trial of the clinical and cost effectiveness of a supraglottic airway device compared with tracheal intubation for in-hospital cardiac arrest (AIRWAYS-3): Protocol, design and implementation. Resusc Plus. 2023 Sep 1;15.
7. Lou J, Tian S, Kang X, Lian H, Liu H, Zhang W, et al. Airway management in out-of-hospital cardiac arrest: A systematic review and network meta-analysis. Vol. 65, American Journal of Emergency Medicine. W.B. Saunders; 2023. p. 130–8.
8. Driver BE, Prekker ME, Klein LR, Reardon RF, Miner JR, Fagerstrom ET, et al. Effect of use of a bougie vs endotracheal tube and stylet on first-attempt intubation success among patients with difficult airways undergoing emergency intubation a randomized clinical trial. JAMA – Journal of the American Medical Association. 2018 Jun 5;319(21):2179–89.
Deixe uma resposta